-
产品中心
产品体验
质量管理解决方案
质量管理案例
-
服务与支持
-
关于我们
-
联系我们

FMEA预防非计划性拔管效果分析
- 【导读】
- 目的减少非计划性拔管的发生,提高护理质量,确保患者安全。方法结合失效模式与效应分析(FMEA)和根本原因分析(RCA)两种质量改进方法,成立分析团队,绘制流程图,列出潜在失效模式
摘要:目的减少非计划性拔管的发生,提高护理质量,确保患者安全。方法结合失效模式与效应分析(FMEA)和根本原因分析(RCA)两种质量改进方法,成立分析团队,绘制流程图,列出潜在失效模式,同时4个病区展开管道护理防范措施落实情况调查,找出根本原因,提出改善措施并落实。结果干预后管道护理防范措施中5项高风险失效模式的RPN值低于实施前:干预后6个月内的非计划性拔管率低于干预前6个月。结论FEMA与RCA相结合的方法,可有效降低非计划性拔管的发生,但其结合方法仍待进一步完善,也仍需要大样本临床研究提供循证依据。
非计划性拔管(Unplanned Extubation,UE)是指未经医务人员许可,由于患者或医务人员等原因造成的插管脱落。非计划性拔管是住院患者较容易发生的不良事件之一,往往会延长住院时间和增加医疗、护理费用,严重者甚至引发高血压、呼吸暂停以及室颤等危及生命的并发症。非计划拔管的发生与患者安全密切相关,也是医疗护理质量的标志之一,因此,如何最大限度地减少住院患者非计划性拔管的发生,成为当前医疗卫生服务行业面临的重要课题。
我院护理部在对4个临床护理单元中非计划性拔管护理措施现况调查的基础上,结合失效模式与效应分析(Failure Mode and Effects Analysis,FMEA)和根本原因分析(Root-Cause Analysis,RCA)两种质量改进方法,加强落实非计划性拔管防范措施,减少了非计划性拔管的发生,确保患者安全,报告如下。
1资料与方法
1. 1一般资料
以我院普一、普二、普三及脑外四个病区分别收治普外及颅脑手术患者为研究对象。干预前,2012年7月6-15日护理部对携带管道3根及以上的患者进行为期10d的现况调查,共纳人468例患者,男243例、女225例,年龄27-75岁,平均52.0岁。监控管道数共1966根,包括胃管、尿管、伤口引流管、T管、中心静脉置管、外周静脉置管。
干预后,2012年12月18-27日护理部再次对该4个病区进行调查,共调查携带管道3根及以上的患者511例,男265例、女246例,年龄24-79岁,平均48.0岁。监控管道数共2 046根.包括胃管、尿管、伤口引流管、T管、中心静脉置管、外周静脉置管。干预前后所纳入的患者年龄、性别、监控管道数比较,差异无统计学意义(均>0.05)。
1.2研究方法
1.2. 1干预方法
1.2.1.1成立分析团队
2012年7月成立分析团队,由护理部主任、外科片总护士长、普一、普二、普三及脑外的护士长及各2名护理骨干等共14名成员组成。护理部主任和外科片总护士长负责研究方法的设计和应用,各护理骨干负责保存和记录。开展研究前,邀请相关专家对团队成员进行FMEA及PCA系统培训。
1.2.1.2流程确认与描述
为了更直观地对关键环节进行研究,识别其中的薄弱环节,以及进行初步评估,分析团队小组成员根据经验以及我院现行管道护理的实施步骤,绘制流程描述表(见表1),并对每个步骤的风险进行集体评级。
表1管道护理流程及流程描述表

1.2.1.3展开现况调查
调查方法为目的抽样,选取管道繁多的普一、普二、普三及脑外4个病区携带管道3根及以上的患者为调查对象;同时使用单盲法,各护理骨干在工作状态下进行调查,在保证本科室人员对调查不知情的前提下,对该病区内护士的管道护理进行现况调查,并记录落实质量不高的护理措施及发生频率;调查时间为10d。
调查结果如下:共调查468例,监控管道数1966根,落实质量不佳措施有:未做到无缝隙陪护(72例,15.38%);对高危人群评估不足(35例,7.48%);约束不当(53例,11.32%);对患者、家属的健康教育反馈未达到要求(70例,14.96%):管道标识不清晰(49根,2.49%);管道巡视不足(32例,6.84%);管道固定不妥当(41根,2.09%);翻身或下床活动时操作不当(34例,7.27%)。
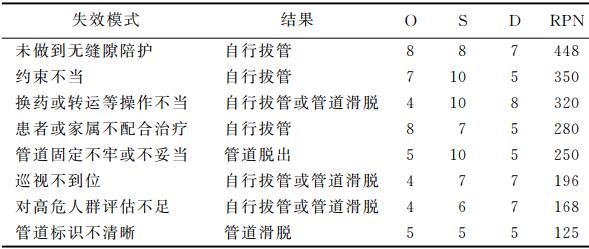
1.2.1.4列出并分级失效模式
分析团队依据管道护理流程框架及现况调查所得资料。列出可能的失效模式表单;并根据发生频率(O),失效检验难度(D)和严重程度(S)3个因子,计算优先顺序(RPN)值,评估每个失效模式的影响。每个因子根据1-10分赋分,其中频率(O)的计算依据为现况调查资料;失效检验难度(D)和严重程度(S)则由小组成员共同商定,RPN=S×O×D。如表2所示。
表2失效模式优先顺序值表
1.2.1.5确立失效模式根本原因
根据RPN数值,分析团队确定并排序失效模式,同时使用RCA法中的鱼骨图对每个失效模式进行根本原因分析,见图1所示。
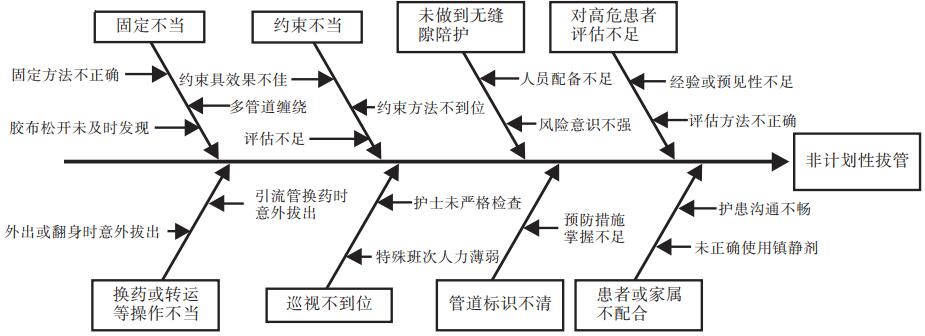
图1 非计划拔管原因分析鱼骨图
1.2.1.6制定措施及实施
对每个失效模式进行根本原因分析后,小组充分发掘每个模式间的联系,通过整合根本原因,特别针对失效模式表单中RPN值大于200的5项失效模式,制定综合性的改善措施。首先,开展全方位多层次培训:
①要求外科护士长对4个病区护士加强管道护理培训,讲解外科引流管护理、护患沟通方法与技巧;
②制定巡视流程与内容,确保每人知晓强调携管患者的巡视;
③科室定期在业务学习、晨间交班及实际操作中培训约束带使用操作;
④科室强化管道护理及宣教知识,并开展护患沟通培训,提高护士健康教育能力。
⑤科室护士长组织科内护士进行管道护理操作考核,每季度由护理部组织抽查,并纳人护理质量考核项目之一。
其次,统一管道安全标识、预见性使用约束带:
①护理部根据管道的不同留置位置与不同作用。重新设计管道标识。用不同颜色区分管道的作用,并在标识上设有管道名称、留置时间与刻度等,便于医护人员对管道的清晰识别与护理。
②根据患者情况,对于意识不清、烦躁及不予配合的患者,预见性地使用约束工具;并与家属充分解释沟通,取得理解和配合。
③自行设计乒乓球拍式安全约束无指手套,该约束工具将患者手部包裹于内,不增加患者不适感的同时,克服了原来约束工具约束后,患者手指仍可活动的缺点,可有效避免由此引起的意外拔管。
④科室成立管道滑脱小组,由护士长、组长及高年资护士3人组成。前2周现场指导护士防管道滑脱方法、学习防管道滑脱新知识、管道滑脱现场检查分析及制定改进措施。后期主要督促护士加强护理和有效巡视,不定时检查跟踪护理措施落实情况并记录;每月总结讨论,将措施实施情况进行讲评分析,使每位护士高度重视管道护理。干预期为2012年8-12月。
1.2.2评价方法
①比较干预前及干预后(2012年12月)5项高风险失效模式的RPN值。
②比较干预前后6个月内4个病区非计划性拔管发生率。
1.2.3统计学方法
所得数据采用SPSS17.0软件进行统计描述。
2结果
2.1干预前后5项高风险失效模式的RPN值情况见表3。

2.2实施FMEA及RCA管理前后非计划性拔管发生率比较干预前(2012年1-6月)(带管患者1802例),4个科室共发生非计划性拔管7例(胃管3例,尿管1例,外周静脉置管3例);干预后(2012年8月至2013年1月)(带管患者1927例),4个科室仅发生非计划性拔管1例(胃管1例)。
3讨论
提高医疗风险管理水平的可行途径是建立风险管理小组,通过案例分析与流程观察,进行风险识别、分析、评估与预测;而风险管理小组分析所形成的根本原因是风险管理的重要控制点,通过分析其相互依存关系、因果关系,可建立医疗风险预警指标体系闭。
本研究尝试将FMEA与RCA两种质量改进措施相结合,前者采用量化的方法寻找需要解决的问题,在实施前认清问题,预见性地排列流程中的失效环节,并找出最需要改善的环节;而后者则作为回溯性分析工具,采用循证与数据的方式充分挖掘所存在隐患的根本原因,为改善措施的制定提供指引。
我院通过分析团队的现况调查及分析,找出存在的失效模式及其根本原因,并针对这些失效模式制定相应的对策,逐一落实,通过全方位培训提高员工知识、技能水平及应对能力,通过建立统一的管道安全标识及动态监控记录,使我院非计划性拔管的防范措施落实情况得到明显加强,尤其是处于高风险的前5项失效模式的RPN值显著下降。
由此可见,非计划性拔管是可以预防的。一些潜在的未落实到位的防范措施,往往成为了非计划性拔管的危险因素。因此,本次研究从潜在的因素着手,加强非计划性拔管防范措施的改善及落实情况,进一步降低我院非计划性拔管率。质量持续改进是一个循环过程,提示在下一个周期需要针对排在前几位的模式进行干预。
两种方法联合使用后,既能充分发挥FMEA的前瞻性与着眼整个流程的优势,又能使用RCA针对单个事件深层次挖掘根本原因。但笔者所在医院综合应用两种方法时,认为其仍然存在以下局限性:
①FMEA中采用RPN值来量化研究,但发生频率(O),失效检验难度(D)和严重程度(S)3个因子仍由分析小组主观判断来决定,可能导致一些主观性偏倚;本研究虽结合现况调查,对发生频率值的估计给出了依据,但仍无法确切其余两个因子;
②其较多地强调失效模式的高危顺序,可能造成对RPN值较低的环节或未发生过的潜在风险的忽略;
③RCA采用回溯性分析方法,一方面从以往事件中发现原因,另一方面是研究小组经验性地提示,不可避免事件发生的偶然性与人为的偏差。因此,笔者提出护理风险管理研究中:应开展前瞻性的大样本调查,试图从临床实践中更准确与合理地发现非计划性拔管的影响因素或原因,为进一步预防和管理提供循证依据。
综上所述,对于预防非计划性拔管的管理项目,采用FMEA与RCA相结合的方法,不失为一种有效的管理模式,今后在管理中需要进一步发现潜在的失效模式与根本原因,同时也需要大样本的临床研究来支持,进一步提高我国护理不良事件的风险管理。






